Le sfide della Telemedicina
Maggio 2020 Off Di Giovanni BrancatoVincenzo CardinaleSTITCH – Sapienza information-based Technology Innovation Centre for Health
Domenico AlvaroDirettore Dipartimento di Medicina Traslazionale e di PrecisioneDirettore STITCH – Sapienza information-based Technology Innovation Centre for Health
Covid-19 come punto di non ritorno verso il cambiamento dei sistemi sanitari
L’emergenza sanitaria causata dalla pandemia di SARS-CoV-2 rappresenta una svolta senza precedenti nella storia dell’umanità. La medicina deve affrontare le sfide poste dalla pandemia. Ora c’è l’opportunità di gettare le basi per un nuovo modello di assistenza sanitaria, gestione clinica e ricerca scientifica basata sulla diagnosi, il monitoraggio e il controllo della popolazione al di fuori degli ospedali: la telemedicina. Il razionale alla base degli ambiziosi obiettivi della telemedicina è diventato chiaro durante la pandemia di Covid-19 in Italia. Come in altri paesi, gli ospedali hanno rappresentato, se non l’unico, il più rilevante riferimento sanitario per milioni di cittadini, tuttavia rilevando le criticità del modello basato sull’assistenza dei pazienti acuti ospedalizzati, e rimarcando ancora una volta il rischio del contagio in ambito nosocomiale. Durante la pandemia in Italia sono emerse contemporaneamente e fortemente diverse esigenze/domande di salute: I) le esigenze di diagnosi, cura e monitoraggio di migliaia di persone infettate dal virus con diversi gradi di severità di malattia; II) la richiesta di diagnostica di migliaia di persone con sintomi aspecifici preoccupate di aver contratto il virus; III) la richiesta di assistenza sanitaria di migliaia di persone con malattie croniche, a volte gravi e debilitanti, che purtroppo in corso del lockdown nazionale hanno visto sospendere le attività dei propri ambulatori di riferimento, essendo consentito l’accesso a questi ultimi solo in caso di urgenze (codice U o B di priorità della prestazione); IV) il bisogno di cura di migliaia di soggetti con malattie acute non correlate alla SARS-CoV-2.
I sistemi sanitari non sono riusciti a fare fronte alla gestione acuta della epidemia e alla gestione ordinaria dei pazienti non infetti, soprattutto i malati cronici. Le conseguenze che la pandemia ha determinato sulla salute sono immediate, ma saranno anche presenti nei prossimi anni, soprattutto per milioni di persone affette da patologie croniche. I soggetti portatori di patologie croniche hanno trovato i sistemi sanitari incapaci di gestire complicanze. Durante la pandemia, il follow-up è stato interrotto, inclusa la sorveglianza clinica/strumentale necessaria per prevenire le complicanze o le riacutizzazioni di patologie croniche. La sorveglianza di patologie tumorali in soggetti con patologie croniche hanno subito ritardi, se non cancellazioni (es. lo screening per il cancro del colon-retto in pazienti con malattie infiammatorie intestinali o dei tumori primitivi del fegato in pazienti con cirrosi epatica). Peraltro, SARS-CoV-2 è solo una delle patologie infettive che possono essere contratte nell’ambito nosocomiale e residenziale assistito; le infezioni nosocomiali stanno diventando la principale causa di morte per i pazienti fragili con multiple co-morbidità che vengono ospedalizzati.
Opportunità offerte dalla Telemedicina
Secondo il Ministero della Salute, “lo sviluppo di strumenti per la Telemedicina consente sia di trovare nuove risposte a problemi tradizionali della medicina, sia di creare nuove opportunità per il miglioramento del servizio sanitario tramite una maggiore collaborazione tra i vari professionisti sanitari coinvolti e i pazienti”(Telemedicina. Linee di indirizzo nazionali). Tra le principali motivazioni e benefici attesi che spingono allo sviluppo e all’adozione di tecniche e strumenti di Telemedicina, il Ministero della Salute annovera; i) l’equità di accesso all’assistenza sanitaria. Ad esempio, l’equità dell’accesso e la disponibilità di una assistenza sanitaria qualificata in aree remote (mare, isole, alta montagne, entroterra), in luoghi di residenza sanitaria assistita, o in luoghi di detenzione; ii) il miglioramento della qualità dell’assistenza garantendo la continuità delle cure, portando direttamente presso la casa del paziente il servizio del medico, senza che questo si allontani dal suo studio e senza che il paziente stesso sia costretto a muoversi. La telemedicina potrebbe essere lo strumento per andare incontro alla richiesta di cura dei soggetti affetti da malattie croniche, le quali possono rappresentare un ambito prioritario per la applicazione di modelli di Telemedicina. Il Telemonitoraggio può migliorare la qualità della vita di pazienti cronici attraverso soluzioni di auto-gestione e monitoraggio remoto, anche ai fini di una de-ospedalizzazione precoce o a supporto della terapia farmacologica per migliorare la compliance del farmaco; iii) Il miglioramento dell’efficacia, dell’efficienza e dell’appropriatezza: l’organizzazione ottimale dei sistemi sanitari supportato dall’information and communication technology, rende fruibile e continua la comunicazione fra i diversi attori e la valutazione continua di indicatori di processo. Le conseguenze possono essere l’orientamento mirato degli erogatori verso un utilizzo appropriato delle risorse, la riduzione dei rischi legati a complicanze, la riduzione del ricorso alla ospedalizzazione, dei tempi di attesa, e l’ottimizzazione dell’uso delle risorse disponibili.
Telericerca, telemedicina e teleducazione: un approccio sistemico dedicato al paziente non ospedalizzato
Riteniamo che non possa esistere una telemedicina senza una telericerca, cioè senza una ricerca clinica pensata, dedicata e fatta sui pazienti non ospedalizzati con gli strumenti a disposizione della telemedicina per il monitoraggio e la cura. Come ci insegna l’evidence based medicine gli strumenti in mano ai clinici devono essere validati in contesti ampi nei quali verranno ad essere utilizzati. Fino a qualche anno fa non era pensabile l’acquisizione di big-data in remoto, ma soprattutto la gestione dell’enorme mole dei dati. Con l’avvento delle scienze analitiche dei big data, del machine learning e dell’intelligenza artificiale, la telemedicina è pronta per fare un grande balzo nel futuro. Come abbiamo imparato dalle scienze biomediche, sarà cruciale tenere legate ricerca e applicazione clinica anche nella telemedicina. Senza una contestuale implementazione di strategie di ricerca rivolte ai pazienti non-ospedalizzati, è difficile immaginare una telemedicina di precisione o personalizzata. Tuttavia, la telemedicina vista come modalità di interazione a distanza rivolta al mantenimento della salute, ha bisogno di essera accompagnata dall’educazione sanitaria rivolta ai pazienti e ai caregivers. Ecco perché è stato coniato il termine più ampio di telehealth, che include la telemedicina al suo interno in un approccio olistico alla persona e al benessere. Infatti, una gestione clinica corretta e precoce è solo una parte dello sforzo necessario per preservare la salute individuale e della collettività. Al fine di prevenire i fattori di rischio di malattia, e di lenire gli effetti nocivi di cause ambientali, a volte subdole, sono necessarie anche informazioni accurate sulla salute e su temi ambientali. L’Health Resources and Services Administration degli Stati Uniti distingue la telehealth dalla telemedicina nel suo ambito di applicazione, definendo la telemedicina come attinente ai servizi clinici remoti (diagnosi e monitoraggio), mentre la telehealth comprende misure di prevenzione e promozione della salute, compresa l’educazione, formazione e training di pazienti e caregivers. L’OMS utilizza il termine telehealth per descrivere tutti gli aspetti dell’assistenza sanitaria, compresa l’assistenza rivolta alla prevenzione primaria. eHealth è un altro termine correlato, utilizzato in particolare nel Regno Unito e in Europa, come termine generico che comprende telehealth, cartelle cliniche elettroniche e altri componenti della tecnologia dell’informazione sanitaria. Come esempio si possono considerare le malattie prevenibili non trasmissibili, sfida primaria per la salute globale, causate dalla diffusione di stili di vita malsani (dieta sbagliata, sedentarietà, fumo, abuso di alcol). Queste patologie possono essere combattute diffondendo informazioni e istruzioni sui corretti stili di vita come da anni fa l’OMS; la telehealth puo’ rappresentare lo strumento vincente in questo ambito.
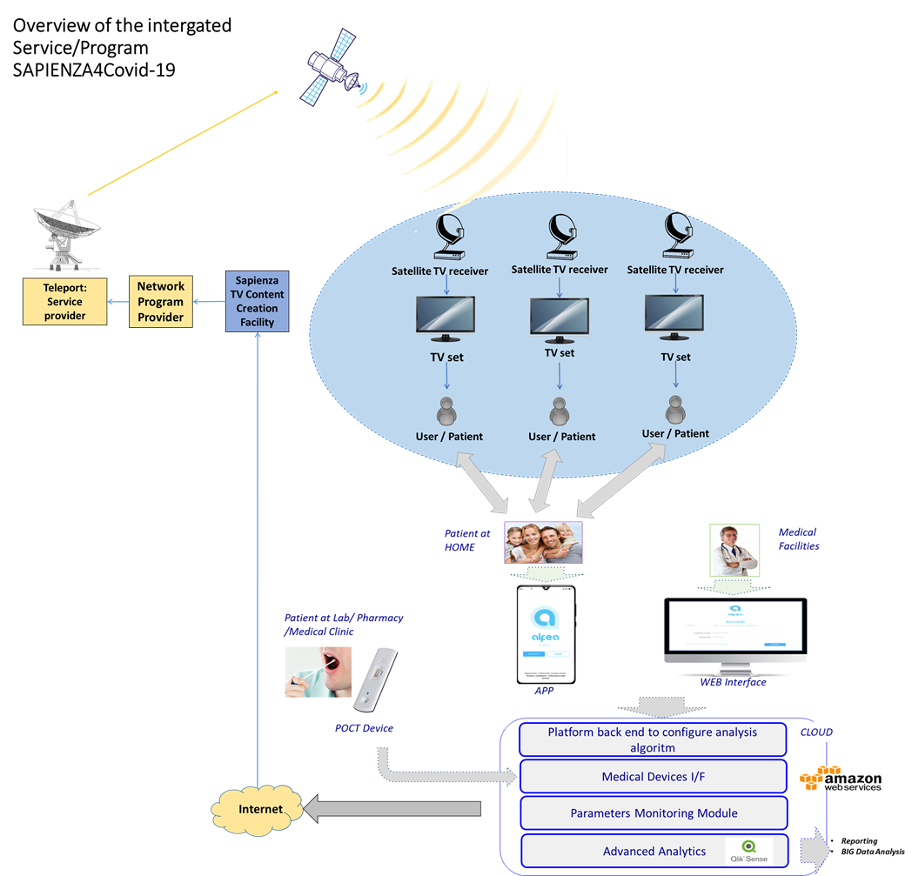
STITCH propone un programma integrato di tele-educazione e telemedicina per il monitoraggio remoto per fronteggiare l’epidemia di Covid-19
STITCH (Sapienza information-based Technology InnovaTion Center for Health) ha promosso di recente in collaborazione con IETY INVENTIVE ENGINEERING & TECHNOLOGY e con i Dipartimenti di Ingegneria Meccanica ed Aerospaziale (DIMA), di Sanità Pubblica e Malattie Infettive, di Lettere e Culture Moderne, un approccio sistemico per affrontare la pandemia attraverso un programma di telemedicina integrato con un programma di teleducazione. Questo programma di telehealth di ampio respiro integrerà le telecomunicazioni per fornire informazioni e istruzioni mediche accurate e precise ad una ampia platea (potenzialmente la popolazione generale), con una piattaforma di telemedicina per la diagnosi point-of-care a domicilio e il monitoraggio medico a distanza, già sviluppata da IETY e in uso per le patologie cardiovascolari (piattaforma ALFEA). Nel futuro della telemedicina come in quello della teleducazione sarà fondamentale l’innovazione. Per aumentare la confidenza dei sistemi di telemedicina sarà importante l’apporto dell’alta definizione e dei sistemi evoluti di internet. L’innovazione in telemedicina va di pari passo con l’innovazione digitale e della messa in rete del paese.